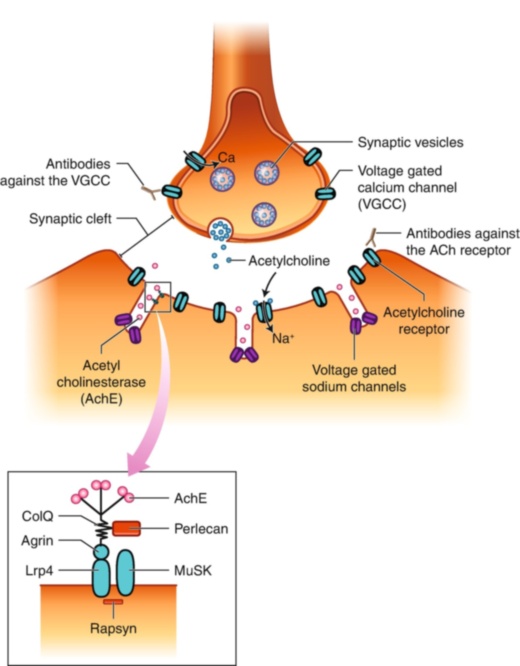
Η μυασθένεια (Myasthenia Gravis, MG) είναι μια αυτοάνοση διαταραχή που χαρακτηρίζεται από μυϊκή αδυναμία, η οποία επιδεινώνεται με την κίνηση και βελτιώνεται με την ανάπαυση. Η αιτία της νόσου είναι αντισώματα που παράγει ο ίδιος ο οργανισμός (αυτοαντισώματα) έναντι των υποδοχέων της ακετυλοχολίνης.
Οι κυριότερες εκδηλώσεις της είναι οι οφθαλμικές διαταραχές και η αδυναμία κινήσεων του προσώπου ενώ συχνά συνυπάρχει όγκος στον θύμο αδένα ή υπερπλασία αυτού.
Η σοβαρότερη επιπλοκή της μυασθένειας είναι η μυασθενική κρίση, μια κατάσταση απειλητική για την ζωή του ασθενούς καθώς προσβάλλονται οι αναπνευστικοί του μύες και προκαλείται αναπνευστική ανεπάρκεια που απαιτεί διασωλήνωση και νοσηλεία σε ΜΕΘ.
Η θεραπεία της μυασθένειας είναι αμιγώς φαρμακευτική, με χορήγηση ανοσοκατασταλτικών φαρμάκων, η δοσολογία των οποίων εξατομικεύεται ανάλογα με την κλινική εικόνα και το ιστορικό του ασθενούς.

Συχνά, τα πρώτα συμπτώματα ποικίλουν ανάλογα τον ασθενή, γεγονός που μπορεί να καθυστερήσει τη διάγνωση της μυασθένειας
Α. Καργάδου, Νευρολόγος, ΙΑΤΡΙΚΟ ΚΕΝΤΡΟ ΑΘΗΝΩΝ
Συχνές ερωτήσεις
Πόσο συχνή είναι η μυασθένεια ;
Υπολογίζεται ότι πάσχουν 10 στα 100.000 άτομα, ανεξαρτήτως γεωγραφικής περιοχής. Με την πρόοδο των διαγνωστικών μεθόδων και την αύξηση του προσδόκιμου ζωής, ο επιπολασμός της νόσου έχει αυξηθεί σημαντικά. Παρατηρείται συχνότερα σε γυναίκες με αναλογία 2:1 μέχρι τα 60 έτη. Μετά την 6η δεκαετία ζωής, πιο συχνά πλήττονται οι άντρες.
Πώς εκδηλώνεται η μυασθένεια ;
Η έναρξη είναι συνήθως αιφνίδια και μπορεί να πυροδοτηθεί από στρες, λοίμωξη, τραυματισμό ή λήψη αναισθητικών φαρμάκων. Στις γυναίκες, η εγκυμοσύνη και η ενήβωση αποτελούν εκλυτικό παράγοντα.
Στην μυασθένεια χαρακτηριστική είναι η προσβολή συγκεκριμένων μυϊκών ομάδων, με κυριότερους τους οφθαλμικούς μύες (50-60%). Εμφανίζεται διπλωπία, πτώση και αδυναμία σύγκλεισης των βλεφάρων. Ακολουθούν οι μύες του προσώπου (8-12%), με αδυναμία μιμικών κινήσεων, δυσκολία στο σφύριγμα και στην μάσηση τροφής. Οι υπόλοιπες μυϊκές ομάδες όπως οι κοιλιακοί μύες και οι μύες των άνω και κάτω άκρων προσβάλλονται σπάνια.
Σημαντικό είναι να τονιστεί πως στο 10% των ασθενών με μυασθένεια ανευρίσκεται θύμωμα (όγκος στον θύμο αδένα) και στο 70% υπερπλασία του θύμου, κάτι που υποδηλώνει έντονη ανοσιακή απάντηση, αυξημένη, δηλαδή παραγωγή αντισωμάτων.
Που οφείλεται η μυασθένεια ;
Η μυασθένεια είναι μια αυτοάνοση διαταραχή. Αυτό σημαίνει πως υπάρχει παραγωγή αντισωμάτων έναντι του ίδιου οργανισμού. Στην συγκεκριμένη περίπτωση, τα αυτοαντισώματα είναι έναντι των υποδοχέων ακετυλοχολίνης. Η ακετυλοχολίνη είναι νευροδιαβιβαστής, απαραίτητος για την συστολή των μυϊκών ινών. Όταν καταστρέφονται οι υποδοχείς της, αυτή αδυνατεί να δράσει στην νευρομυϊκή σύναψη, με αποτέλεσμα την αδυναμία συντονισμού των μυών και την ελάττωση της μυϊκής δύναμης.
Ποιοι είναι οι διάφοροι τύποι μυασθένειας ;
Η νόσος αυτή ταξινομείται σε πολλές κλινικές μορφές ανάλογα με:
• Την ηλικία έναρξης της νόσου: Έχουμε την πρώιμη μυασθένεια, που εμφανίζεται πριν τα 50 έτη και την όψιμη, σε άτομα άνω των 50 ετών.
• Την μυϊκή ομάδα που προσβάλλεται: Υπάρχει η οφθαλμική μυασθένεια, στην οποία προσβάλλονται μόνο οι οφθαλμικοί μύες και η γενικευμένη , στην οποία υπάρχει αδυναμία και άλλων μυϊκών ομάδων.
• Την παθολογία του θύμου: Υπάρχει η μυασθένεια με θυμική υπερπλασία, η θυμωματώδης μυασθένεια, αυτή δηλαδή που συνυπάρχει με θύμωμα, και η μυασθένεια με ατροφικό θυμικό ιστό.
• Την ανίχνευση ή όχι αυτοαντισωμάτων: Διακρίνεται σε οροθετική και οροαρνητική. Η οροθετική συνιστά το 75% των γενικευμένων μυασθενειών και το 55% των οφθαλμικών. Πρακτικά, όλες οι περιπτώσεις μυασθένειας με θύμωμα είναι οροθετικές. Τα αντισώματα που βρίσκονται είναι τα Anti- AChR. Μερικές φορές, βρίσκονται και αντισώματα έναντι της πρωτείνης MuSK (Muscle specific tyrosine kinase). Όταν δεν μπορούν να βρεθούν αυτοί οι δύο τύποι αντισωμάτων, υπάρχει και ένα άλλο αντίσωμα, το anti- LPR4, που υποδηλώνει την ύπαρξη της νόσου. Η ανεύρεση των αυτοαντισωμάτων είναι αυτή που θέτει την διάγνωση στις περιπτώσεις όπου δεν υπάρχει συμβατή με την νόσο κλινική εικόνα.
Πως τίθεται η διάγνωση της μυασθένειας ;
Η διάγνωση μπαίνει από Νευρολόγο, με βάση την κλινική εικόνα του ασθενούς και με τρεις βασικές εξετάσεις:
1. Δοκιμασία αναστολέων χολινεστεράσης. Η χολινεστεράση είναι ένζυμο που διασπά την ακετυλοχολίνη. Η αναστολή αυτής οδηγεί σε παρατεταμένη δράση της ακετυλοχολίνης, με αποτέλεσμα να εξαλείφονται παροδικά τα συμπτώματα. Συνήθως χορηγείται tensilon ενδοφλεβίως. Αν με την χορήγηση αυτού του φαρμάκου, παρατηρηθεί αύξηση της δύναμης, μπαίνει η διάγνωση της μυασθένειας.
2. Ανοσολογικός έλεγχος για ανίχνευση αντισωμάτων: Τα αντισώματα που βρίσκονται είναι τα anti-AChR. Μπορεί να βρεθούν anti-MUSK και anti-LPR4, σε σπάνιες περιπτώσεις.
3. Αξονική ή μαγνητική τομογραφία μεσοθωρακίου: Είναι απαραίτητη για την διάγνωση της μυασθένειας και γίνεται για την ανεύρεση θυμώματος. Η θυμική υπερπλασία διαγιγνώσκεται μόνο ιστοπαθολογικά.
Σε μερικές περιπτώσεις διενεργείται ηλεκτρομυογράφημα, το οποίο όμως αποτελεί δύσκολη και όχι και τόσο ευαίσθητη μέθοδο. Τέλος, γίνεται έλεγχος θυροειδικής λειτουργίας και βιταμίνης Β12, τα οποία συχνά συνυπάρχουν με την μυασθένεια.
Ποια είναι η θεραπεία της μυασθένειας ;
Η θεραπεία εξατομικεύεται ανάλογα τη μορφή της μυασθένειας και το ιστορικό του ασθενούς. Οι κύριες θεραπευτικές προσεγγίσεις είναι :
1. Αναστολείς χολινεστεράσης: Το prostigmin και το mestinon είναι τα πιο ευρέως χρησιμοποιούμενα φάρμακα. Χορηγούνται στην οφθαλμική μυασθένεια και στις ήπιες χωρίς θύμωμα μορφές. Θέλει προσοχή γιατί έχουν σοβαρές παρενέργειες και μπορεί να οδηγήσουν σε χολινεργική κρίση.
2. Κορτικοστεροειδή: Συνήθως πρεδνιζόνη και σε μικρές δόσεις. Μπορεί να συγχορηγηθεί και με 2ο ανασοκατασταλτικό μακράς δράσης, για το μέγιστο αποτέλεσμα.
3. Ανοσοθεραπεία: Εφαρμόζεται σε βαριές μορφές γενικευμένης μυασθένειας και ειδικότερα, στις εξής περιπτώσεις:
• Στην έναρξη της θεραπείας, για τον ταχύ έλεγχο σοβαρών συμπτωμάτων
• Σε περίπτωση επιδείνωσης συμπτωμάτων που οδεύει σε μυασθενική κρίση
• Σε προεγχειρητική ή μετεγχειρητική υποστήριξη του ασθενούς
Τι είναι η μυασθενική κρίση ;
Είναι η σοβαρότερη επιπλοκή της γενικευμένης μυασθένειας και θέτει τον ασθενή σε μια απειλητική για την ζωή του κατάσταση. Στην μυασθενική κρίση, προσβάλλονται οι αναπνευστικοί μύες, γεγονός που μπορεί να οδηγήσει σε αναπνευστική ανεπάρκεια. Στην περίπτωση αυτή, είναι αναγκαία η μεταφορά του ασθενούς σε μονάδα εντατικής θεραπείας και η άμεση διασωλήνωση του. Σημαντική είναι η θέση του Νευρολόγου ο οποίος θα πρέπει να ρυθμίσει άμεσα την φαρμακευτική αγωγή χορηγώντας ανοσοθεραπευτικά σχήματα, προκειμένου να σώσει την ζωή του ασθενούς.
Σε ποιόν γιατρό πρέπει να απευθυνθώ για την μυασθένεια ;
Θα πρέπει να επισκεφθείτε έναν Νευρολόγο.